Melanoom
Het melanoom komt steeds vaker voor. Ontdekking en verwijdering van een melanoom is heel belangrijk. Het melanoom kan doorgroeien in de diepere lagen van de huid en daardoor ook verspreiden door het lichaam (uitzaaien). Wanneer het melanoom is verwijderd, keert de ziekte bij de meeste mensen nooit terug. Toch blijft een risico bestaan dat een melanoom zich kan verspreiden in het lichaam. Dit hangt af meerdere factoren, hieronder leest u daarover meer.
Bij een melanoom zijn er vier fases:
- Stadium 1: De kankercellen zitten zeer oppervlakkig in de huid.
- Stadium 2: De kankercellen zitten dieper in de huid.
- Stadium 3: De kankercellen zitten ook in lymfeklieren.
- Stadium 4: De kankercellen zitten ook op andere plekken in het lichaam. Hiervoor vindt behandeling plaats in één van de melanoomcentra in Nederland. Zij hebben uitgebreide ervaring met de behandeling van patiënten met een uitgezaaid melanoom.
Hoe krijgt u een melanoom?
Melanomen kunnen overal in de huid ontstaan. Soms ontstaat een melanoom in een al lang bestaande moedervlek. Maar in ongeveer 70% van de gevallen ontstaat een melanoom spontaan in een volstrekt ‘gave’ huid. Waarom iemand een melanoom krijgt is niet helemaal duidelijk. In de volgende gevallen is er een groter risico op het krijgen van een melanoom:
- Eén of meerdere familieleden hebben een melanoom gehad.
- Op jonge leeftijd bent u vaak verbrand door de zon.
- U bent veel onder de zonnebank geweest.
- Een lichte huid met rood of lichtblond haar.
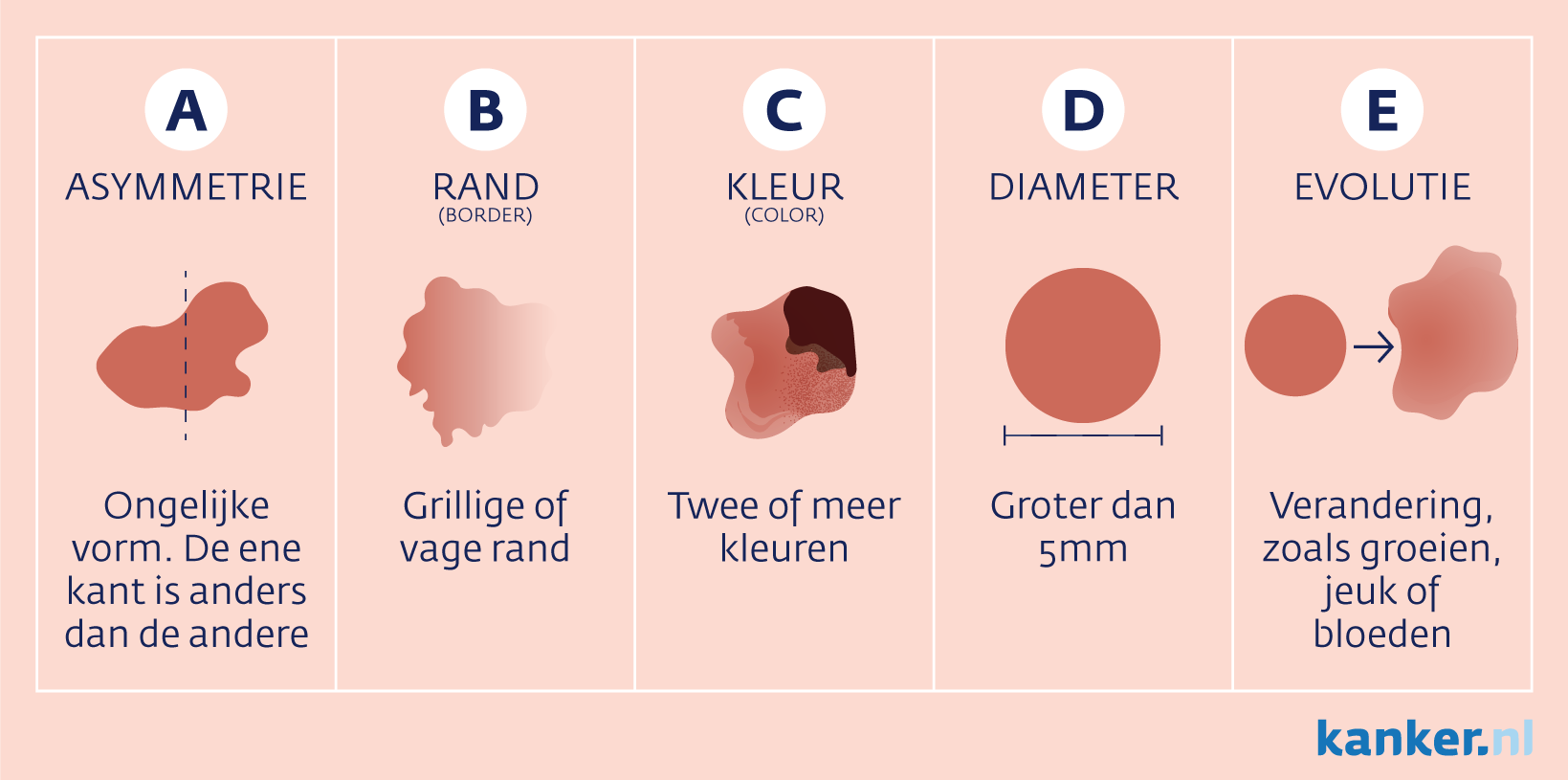
- Wanneer u meer dan vijf ‘klinisch atypische’ moedervlekken hebt. Dit zijn moedervlekken die groter zijn dan vijf millimeter, vaak meerdere kleuren en een asymmetrische vorm hebben.
- U heeft meer dan 100 moedervlekken.
- Een aangeboren moedervlek (congenitale naevus) van 20 cm of groter.
- U heeft eerder een melanoom gehad.
Klachten bij een melanoom
Bij een melanoom kunt u het volgende zien of opvallen:
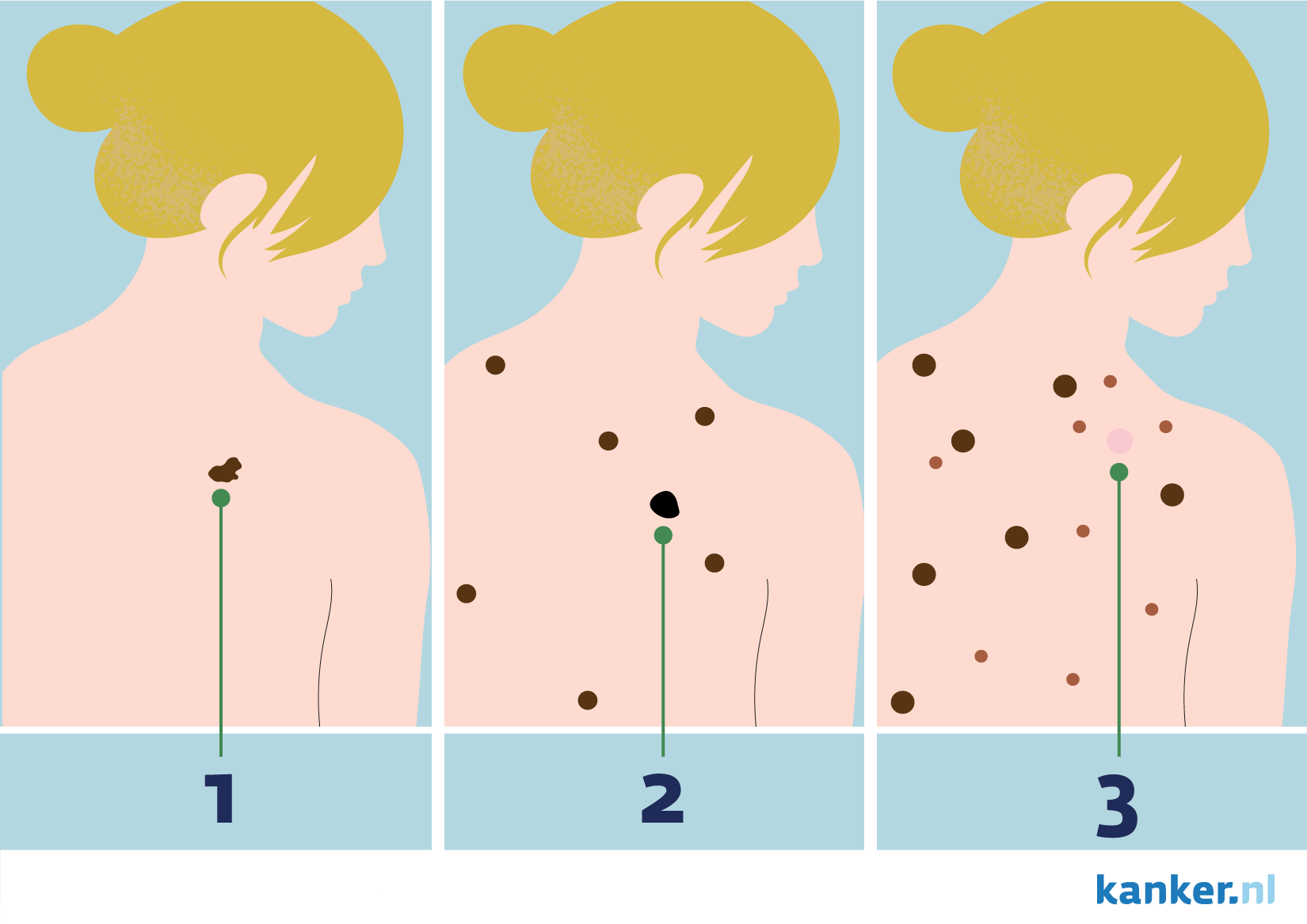
- Er ontstaat opeens een nieuwe, opvallende lichtbruine, donkerbruine, zwarte of rode vlek.
- Een al langer bestaande moedervlek verandert. De moedervlek groeit, krijgt verschillende kleuren, wordt erg donker of dikker of veranderd van vorm.
- Een moedervlek geeft klachten van pijn of bloeden.
- Opeens zit er een moedervlek die er anders uitziet dan de andere moedervlekken. Deze opvallende moedervlek wordt ook wel een “lelijk eendje” genoemd en kan mogelijk een melanoom zijn.
Hoe herkent uw arts een melanoom?
De dermatoloog kan soms al met het blote oog zien of het een melanoom is. Om een (moeder)vlek nog beter te kunnen beoordelen gebruikt de dermatoloog een ‘dermatoscoop’. Dit is een kleine handmicroscoop waardoor details van de vlek beter zichtbaar zijn. Toch kan het ondanks dit hulpmiddel lastig zijn om een juiste diagnose te stellen.
Een verdachte vlek verwijderen we daarom altijd (onder lokale verdoving). Dit heet een diagnostische excisie. De verwijderde vlek sturen we op om door de patholoog onderzocht te worden. Door dit onderzoek kunnen we met zekerheid zeggen of u een goedaardige moedervlek of een kwaadaardig melanoom heeft. Verder wordt tijdens dit onderzoek gekeken naar de dieptegroei van een melanoom (Breslow-dikte) en of er sprake is van zweervorming (ulceratie).
Uitzaaiingen
Een melanoom is een kwaadaardige vorm van huidkanker omdat het kan uitzaaien. Dit betekent dat kankercellen in andere delen van het lichaam terecht kunnen komen. Een uitzaaiing van een melanoom gaat meestal door de lymfebanen in de huid. De lymfebanen komen uit in de lymfeklieren die vaak in groepen bij elkaar liggen. Plekken waar deze groepen lymfeklieren goed te voelen zijn zitten vooral in de hals, onder de oksels en in de liezen. Bij een uitzaaiing in een lymfeklier is dit meestal te voelen als een stevig bolletje onder de huid. Als u of uw arts een verdikte lymfeklier voelt, dan moeten we onderzoeken of er sprake is van een uitzaaiing van het melanoom.
Ook kunnen er rond het oude litteken donkere bultjes ontstaan, dit zijn zogenaamde huiduitzaaiingen. Uitzaaiingen kunnen ook via de bloedbaan gaan. Ze kunnen dan in allerlei organen komen, zoals lever, botten en hersenen. Het risico op uitzaaiingen via de bloedbaan is groter als er al ooit uitzaaiingen naar de lymfeklieren zijn geweest.
Behandelingen
Operatie
Wanneer na de eerste operatie een melanoom is gevonden volgt een tweede operatie. Dit noemen we een therapeutische re-excisie. Het doel hiervan is om kankercellen te verwijderen die mogelijk al in de huid rondom de melanoom zijn gekomen. Daarmee maken we het risico op uitzaaiing in het lichaam zo klein mogelijk. Tijdens deze tweede operatie wordt het litteken groter en dieper weggehaald. Deze tweede operatie gebeurt door de dermatoloog, plastische chirurg, KNO-arts of oncologisch chirurg.
Bij melanomen waarbij het risico op uitzaaiingen erg klein is (bijvoorbeeld als blijkt dat de melanoom dunner is dan 0.8 millimeter) doen we na de tweede operatie geen verder onderzoek. Bij een eenmalige nacontrole op de Polikliniek Dermatologie controleren we uw lymfeklieren en kan de arts u uitleggen hoe u dit thuis ook regelmatig kunt doen.
Behandeling met medicijnen
Het risico op uitzaaiingen naar andere organen is groter als u een melanoom heeft groter dan 0.8 millimeter Breslow-dikte of als er sprake is van ulceratie. Zijn er uitzaaiingen gevonden in de lymfklieren? Dan kan een aanvullende behandeling met medicijnen nodig zijn. Dit kan met doelgerichte therapie of immunotherapie. Deze medicijnen helpen om kankercellen te doden en kunnen uw vooruitzichten rond de ziekte verbeteren. De internist-oncoloog voert deze behandeling uit en zal u vertellen wat u kunt verwachten van deze behandeling.
Onderzoek naar uitzaaiingen via lymfeklieren
Een melanoom kan soms uitzaaien via de lymfebanen in de huid. De kankercellen komen dan als eerste terecht in de dichtsbijzijnde lymfeklier. Deze klier heet de schildwachtklier (ook wel poortwachter of sentinel node genoemd). Bij een melanoom dat 0.8 millimeter of dikker is, of een ulceratie heeft, onderzoekt de oncologisch chirurg of er uitzaaiingen zijn in deze schildwachtklier.
Het onderzoek gebeurt meestal tegelijk met de therapeutische re-excisie (de tweede operatie). Tijdens deze operatie spuit de chirurg een kleine hoeveelheid radioactieve vloeistof in de huid rondom het litteken. Deze vloeistof stroomt via de lymfebanen naar de schildwachtklier. Zo kan de chirurg precies zien waar die klier zit en hem verwijderen.
Uitslag
De verwijderde klier wordt onderzocht door de patholoog om te kijken of er uitzaaiingen zijn. Ongeveer 10 tot 14 dagen na de operatie krijgt u de uitslag van het onderzoek.
- Zijn er geen uitzaaiingen gevonden? Dan is de kans op verdere verspreiding erg klein.
- Zijn er wel uitzaaiingen? Dan bespreekt de oncologisch chirurg met u een verwijzing naar de internist-oncoloog voor een mogelijke vervolgbehandeling.
Is een melanoom te genezen?
Of een melanoom te genezen is, hangt af van hoe dik deze is en of er uitzaaiingen zijn.
Dun melanoom
Is het melanoom dunner dan 0.8 millimeter en is er geen ulceratie? Dan is de kans op volledige genezing heel groot. Het risico op uitzaaiingen is klein.
Dikker melanoom of melanoom met ulceratie
Bij een melanoom van 0.8 millimeter of dikker, of bij een melanoom met ulceratie (zweervorming of wondje) is de kans op uitzaaiingen groter.
Uitzaaiingen in de lymfeklieren
Zijn er alleen uitzaaiingen in de lymfeklieren? Dan is genezing nog mogelijk. Dat kan met een operatie of met een combinatie van een operatie en medicijnen of een andere therapie. Uw oncologisch chirurg en/of internist-oncoloog bespreekt met u wat in uw situatie het beste is.
Uitzaaiingen naar andere organen
Zijn er uitzaaiingen in andere organen? Dan is de kans op genezing kleiner. Toch worden er tegenwoordig goede resultaten bereikt met doelgerichte therapie of immunotherapie. Deze behandelingen kunnen de ziekte vaak remmen en de levensduur verlengen. Toch overlijdt een deel van de mensen uiteindelijk aan de gevolgen van uitzaaiingen. Soms zijn er al bij de diagnose uitzaaiingen, maar ze kunnen ook pas jaren later ontstaan.
Wanneer komt u terug voor controle?
Is het melanoom dunner dan 0.8 millimeter en is er geen ulceratie? Dan hoeft u meestal niet meer op vaste controle bij de dermatoloog te komen. Bij een melanoom van 0.8 millimeter of dikker of een melanoom met ulceratie komt u regelmatig op controle bij de dermatoloog.
Tijdens de controles onderzoekt de arts uw huid en lymfeklieren. Het is meestal niet nodig om röntgenfoto’s, echo’s, scans of bloedonderzoek te doen. Dit soort onderzoeken gebeurt alleen bij patiënten met een stadium 3 of 4 melanoom. Uw arts vertelt u wanneer dit wel nodig is.
Let verder op het volgende:
- Vraag uitleg aan uw arts hoe u uw huid en lymfeklieren zelf kunt controleren.
- Let op nieuwe of veranderende moedervlekken of huidplekjes. Ziet u iets dat u niet vertrouwt? Wacht dan niet af, maar maak op korte termijn een arts bij uw dermatoloog.
- Zijn er veranderingen rond het litteken van de operatie? Neem ook dan contact op.
- Voel regelmatig of er vergrote lymfeklieren zijn. Doe dit door met platte vingers wat druk uit te oefenen en te voelen of er harde, ronde knobbeltjes onder de huid zitten. Vraag uw dermatoloog in welke gebieden van de huid u dit zelfonderzoek kunt doen.
- Na de behandeling is het normaal dat u tijd nodig heeft om weer vertrouwen te krijgen in uw lichaam. Blijf niet rondlopen met zorgen. Als u twijfelt is het beter om een keer vaker te bellen, dan te laat te bellen.
Wat kunt u zelf doen?
Wat kunt u zelf doen om te voorkomen dat u huidkanker krijgt? Dermatoloog dr. Rutger van der Waal geeft in deze video tips om verstandig om te gaan met de zon en uw huid te controleren:
Tips: verstandig omgaan met de zon
- Geniet van de zon, maar voorkom te veel in de zon zijn en verbranden. Zie ook: Zonlicht en de huid: verstandig omgaan met de zon.
- Laat uw huid voorzichtig wennen aan de zon en ga tussen 11:00 en 15:00 uur niet zonder bescherming in de zon. Zoek dan liever de schaduw op.
- Bescherm uw huid. Bijvoorbeeld met kleren, een pet of hoed en een zonnebril.
- Smeer de huid die niet bedekt is heel goed in met zonnebrandcrème. Gebruik zonnebrandcrème met een hoge beschermingsfactor (SPF 30 of hoger).
- Smeer u elke twee uur opnieuw in. Of vaker als u erg heeft gezweet. En als u gezwommen heeft.
- Ga niet in de zon als de huid vreemd reageert. Bijvoorbeeld met uitslag, jeuk of snelle verbranding.
- Ga niet onder de zonnebank.
Moedervlekken controleren
Controleer uw moedervlekken. Eventueel door foto’s te maken of iemand anders mee te laten kijken. Hoe vaak u dit moet doen, is per persoon anders. Vraag aan uw dermatoloog hoe vaak u moet controleren.

Latere klachten
Veel patiënten hebben na een behandeling van kanker klachten. Deze klachten kunnen lichamelijk maar ook psychisch zijn. De lichamelijke klachten ontstaan door het melanoom of de behandeling van het melanoom. De psychische klachten bestaan vooral uit vermoeidheid, concentratieproblemen, angst, depressie, woede en verdriet.
Ook kunnen er problemen optreden op het gebied van relaties, sociale contacten, het werk of op financieel gebied. Als u klachten heeft, bespreek dit dan met uw dermatoloog of huisarts. Zo nodig kunnen zij u doorverwijzen naar deskundigen voor extra hulp.
Deze tekst is gebaseerd op een uitgave van de Nederlandse Vereniging voor Dermatologie en Venereologie (www.nvdv.nl).