Blindedarmoperatie bij kinderen
Rechtsonder in de buik zit de blindedarm. Meestal op de plek waar de dunne darm overgaat in de dikke darm. De blindedarm kan ontstoken raken. Vaak gebeurt dat plotseling. We halen de blindedarm dan weg.
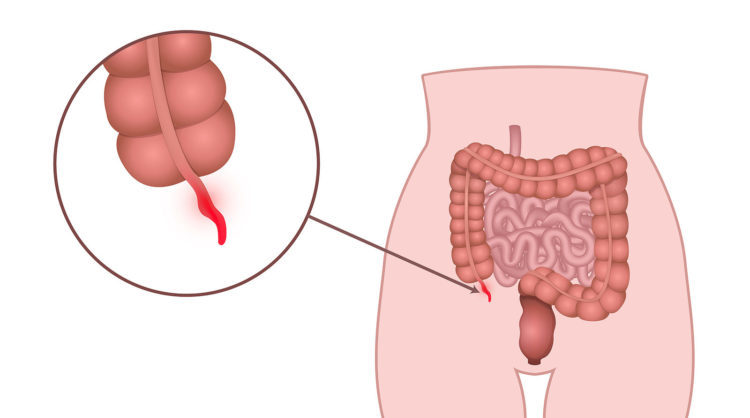
De pijn bij een blindedarmontsteking begint meestal een beetje op of rond de navel. Later zakt de pijn naar rechtsonder in de buik. Uw kind kan de volgende klachten hebben:
- misselijk zijn en geen of weinig zin om te eten
- spugen
- geen of lichte koorts
- aanraken of loslaten van de buik doet pijn, net als hoesten en lachen
- bijna elke beweging zorgt voor pijn in de buik
De situatie van uw kind kan (net even) anders zijn dan hieronder beschreven.
Voorbereiding
Meestal is het weghalen van de blindedarm een acute operatie. Door de blindedarm weg te halen, voorkomen we dat die doorbreekt en zorgt voor een buikvliesontsteking. In dat geval zit de pijn in de hele buik.
Onderzoek
- vragen over de klachten van uw kind
- lichamelijk onderzoek. De arts voelt daarbij aan de buik van uw kind en luistert naar de darmgeluiden met een stethoscoop.
- vaak bloedonderzoek
- de plas van uw kind onderzoeken om te kijken of het geen blaasontsteking is
- echo van de buik van uw kind. Hierbij worden de organen in de buik zichtbaar gemaakt en bekeken.
Twijfelt de chirurg of de klachten inderdaad door een blindedarmontsteking komen? Dan kan hij of zij besluiten nog een MRI-scan van de buik te laten maken. Of een kijkoperatie te doen onder narcose voordat er echt geopereerd wordt. Hierbij kijkt de chirurg via een buisje met videocamera en lampje in de buikholte.
Uw kind voorbereiden
Probeer uw kind ook zelf voor te bereiden. Vertel eerlijk wat er gaat gebeuren. Voor een jong kind is een korte, simpele uitleg vaak genoeg. Een ouder kind wil vaak precies weten waarom hij of zij in het ziekenhuis is. En hoe de behandeling gaat. U kunt dan voordoen of naspelen wat er gaat gebeuren. Bijvoorbeeld door een tekening te maken of een dokterskoffertje, poppenziekenhuis of boekjes te gebruiken. Als daar tijd voor is, kan de pedagogisch medewerker van de kinder- en tienerafdeling u daarbij helpen.
Niet eten en drinken
Voor de operatie
- Op de afdeling krijgt uw kind van de verpleegkundige pijnstillers. Dat kan een tabletje of zetpil zijn. Dit zorgt dat uw kind na de operatie minder pijn voelt.
- Voordat uw kind naar de operatiekamer gaat, krijgt hij of zij een speciaal operatiejasje aan. Eigen kleding mag niet vanwege de hygiëne. Wel mag uw kind zijn of haar onderbroek aanhouden.
- Geef het aan ons door als uw kind losse tanden of kiezen heeft.
- Uw kind mag geen sieraden, make-up of contactlenzen dragen. Ook nagellak is niet toegestaan.
- Laat uw kind voor de operatie nog even goed uitplassen op de wc.
Behandeling
Mee naar de operatiekamer
Eén van de ouders of verzorgers mag mee naar de operatiekamer. Zo kunt u bij uw kind te zijn als we hem of haar in slaap brengen. Veel kinderen vinden dat prettig. Maar het hoeft niet per se. Als u mee gaat, zijn deze dingen belangrijk om te weten:
- U krijgt een overall aan met een muts, zodat alles heel schoon blijft.
- Ga liever niet met een lege maag naar de operatieafdeling. We willen niet dat u flauwvalt.
- Ook u zult zich gespannen, onzeker of angstig voelen. Laat dit niet merken aan uw kind. Dat maakt de spanning en angst bij uw kind alleen maar groter. Terwijl hij of zij u juist nodig heeft voor steun en vertrouwen.
- Stel uw kind gerust door bijvoorbeeld zacht tegen uw kind te praten en zijn of haar arm of hand vast te houden.
- Laat uw kind weten dat de operatie echt nodig is als uw kind tegenstribbelt.
Als uw kind slaapt, gaat u de operatiekamer weer uit. De anesthesioloog kan u vragen al eerder weg te gaan als hij of zij dit nodig vindt. U kunt tijdens de operatie wachten op de kinderafdeling. Na de operatie mag u samen naar uw kind op de uitslaapkamer.
Narcose
We brengen uw kind in slaap met een mondkapje met narcosegas of met een prikje met verdovende vloeistof.
Via een kapje
We plaatsen het kapje over de mond en neus. Uw kind ademt het narcosegas in het kapje in. De meeste kinderen vinden het narcosegas vies ruiken. Naar benzine of lijm. Uw kind moet goed doorzuchten en rustig ademhalen. Na ongeveer een minuut valt hij of zij in slaap. Bij oudere kinderen kan dit wat langer duren.
Als u kind net slaapt, kan het even met de armen of benen bewegen. Dit gaat onbewust en is normaal. Als uw kind slaapt doen we een infuusnaald in de arm of aan de bovenkant van de hand. Daardoor geven we vocht tijdens de operatie.
Via een infuusnaald
De operatie
- Meestal maken we voor de operatie een kleine snee rechtsonder in de buik.
- Soms doen we een kijkoperatie. Daarvoor maakt de arts een aantal gaatjes in de buikwand. Via die gaatjes brengt de arts instrumenten en een camera in de buik. De camera is verbonden met een scherm. Via dat scherm kan de arts zien wat hij of zij doet.
- Tijdens de operatie zien we of de blindedarm inderdaad ontstoken is of niet.
- De blindedarm kan door de ontsteking opengesprongen zijn. De ontsteking is dan ook in de vrije buikholte gekomen. We noemen dat een geperforeerde blindedarm. De chirurg vertelt u na de operatie of uw kind een ontstoken of een geperforeerde blindedarm heeft gehad. Bij een geperforeerde blindedarm moet uw kind soms langer in het ziekenhuis blijven.
- Soms blijkt tijdens de operatie dat de blindedarm niet ontstoken is. Dan halen we die toch weg.
- Als de blindedarm erg ontstoken is, kan pus in de buik ontstaan. We kunnen de huid van de operatiewond dan openlaten om te voorkomen dat een wondabces ontstaat.
- De open wond geneest meestal binnen twee tot drie weken en laat een klein littekenstreepje achter.
Na de behandeling
Na de operatie
Infuus
Wond
Pijn
De eerste 24 uur na de operatie krijgt uw kind drie tot vier keer per dag paracetamol tegen de pijn. Dit kan een zetpil zijn of een (smelt)tablet. Hoeveel paracetamol uw kind mag, ligt aan hoe zwaar uw kind is.
Grotere kinderen (meestal ouder dan zes jaar) krijgen na de operatie soms een pomp. Daarop zit een knop waarmee uw kind zichzelf een medicijn tegen de pijn kan geven. De pomp houdt bij hoe vaak uw kind op de knop drukt en dus iets voor de pijn nodig heeft. Dat is nooit meer dan de maximale hoeveelheid die is ingesteld. Uw kind heeft met de pomp meer controle en kan de pijn zelf beter bestrijden.
Op de kinderafdeling
Uw kind kan na de operatie nog een tijdje pijn hebben en wat verhoging of koorts. Door de narcose kan uw kind de eerste dagen ook misselijk zijn, geen zin hebben om te eten of moeten spugen. Deze verschijnselen zijn normaal en gaan vanzelf over.
Het is op de kinderafdeling altijd mogelijk dat een ouder of verzorger bij het kind kan blijven slapen. De verpleegkundige geeft u hier meer informatie over.
Uit het ziekenhuis
- als het weer normaal kan eten en drinken
- als er geen koorts is
- als het weer heeft kunnen poepen
- als de wond er goed uit ziet
Meestal is dit twee tot drie dagen na de operatie. Bij een geperforeerde blindedarm moet uw kind vaak langer blijven. Of als uw kind via het infuus antibiotica krijgt.
Weer thuis
- Laat uw kind het de eerste dagen rustig aan doen. Voorkom zwaar tillen of persen.
- Uw kind mag niet fietsen, zwemmen of in bad. Kort douchen mag wel. Hierbij is het belangrijk dat de wond niet ‘week’ wordt. Daarom mag het douchen niet te lang duren.
- Als het nodig is, krijgt u voor uw kind een recept voor pijnstillers mee. De verpleegkundige geeft u hierover advies.
- Uw kind kan na een aantal dagen meestal weer naar school.
- Zolang er vocht uit de wond lekt, mag u daar één keer per dag een schone pleister opplakken.
- Uw kind mag weer normaal eten. Mocht dit niet goed gaan, dan kunt u proberen eerst wat eten te geven dat lichter verteerbaar is.
- Als er hechtstrips zijn gebruikt, vallen die er meestal na vijf tot zeven dagen af.
Mogelijke problemen
Problemen die het meest voorkomen
- wat roodheid en zwelling bij de operatiewond
- lichte pijnklachten rond de plek die geopereerd is
- lichte verhoging van de lichaamstemperatuur
Ander gedrag
- met uw kind te praten over de ingreep
- met uw kind een tekening te maken over de ingreep
- met uw kind de situatie na te spelen met speelgoed
Dit helpt uw kind de operatie in het ziekenhuis te verwerken.
Complicaties
- ontsteking van de wond. Soms moet de huidwond dan weer opengemaakt worden.
- abces in de buik (pus). Om die kans zo klein mogelijk te maken, krijgt uw kind antibiotica via het infuus.
- langzamer herstel van de darm, waardoor soms tijdelijk een maagsonde nodig is.
Wanneer bellen
Neem contact op bij:
- een vieze open wond
- als de pijn blijft en erger wordt
- diarree, omdat de darmen weer op gang komen. Dit kan ook komen van antibiotica. Neem contact op met de polikliniek chirurgie als uw kind na een week nog last heeft van diarree.
- bij een temperatuur hoger dan 38,5°C